Die geplante Änderung des Medizinalcannabisgesetzes sorgt im Gesundheitssektor für wachsende Kritik. Während der Gesetzgeber strengere Regeln einführen will, um Missbrauch einzudämmen, warnen Apotheken, Branchenvertreter und pharmazeutische Unternehmen vor pauschalen Eingriffen in bewährte Versorgungsstrukturen. Im Mittelpunkt der Debatte stehen ein mögliches Versandverbot für Blüten sowie eine faktische Verpflichtung zu persönlichen Arztkontakten vor Ort.
Schrumpfende Apothekenlandschaft als Ausgangspunkt
Aus Sicht der Apothekenpraxis trifft die Reform auf eine bereits angespannte Versorgungslage. Dr. Christiane Neubaur, Geschäftsführerin des Verbandes der Cannabis versorgenden Apotheken e. V. (VCA), verweist darauf, dass die Zahl der Apotheken in Deutschland zwischen 2020 und 2025 von 18.753 auf 16.601 gesunken ist. Besonders im ländlichen Raum habe sich die Versorgungssituation dadurch deutlich verschärft.
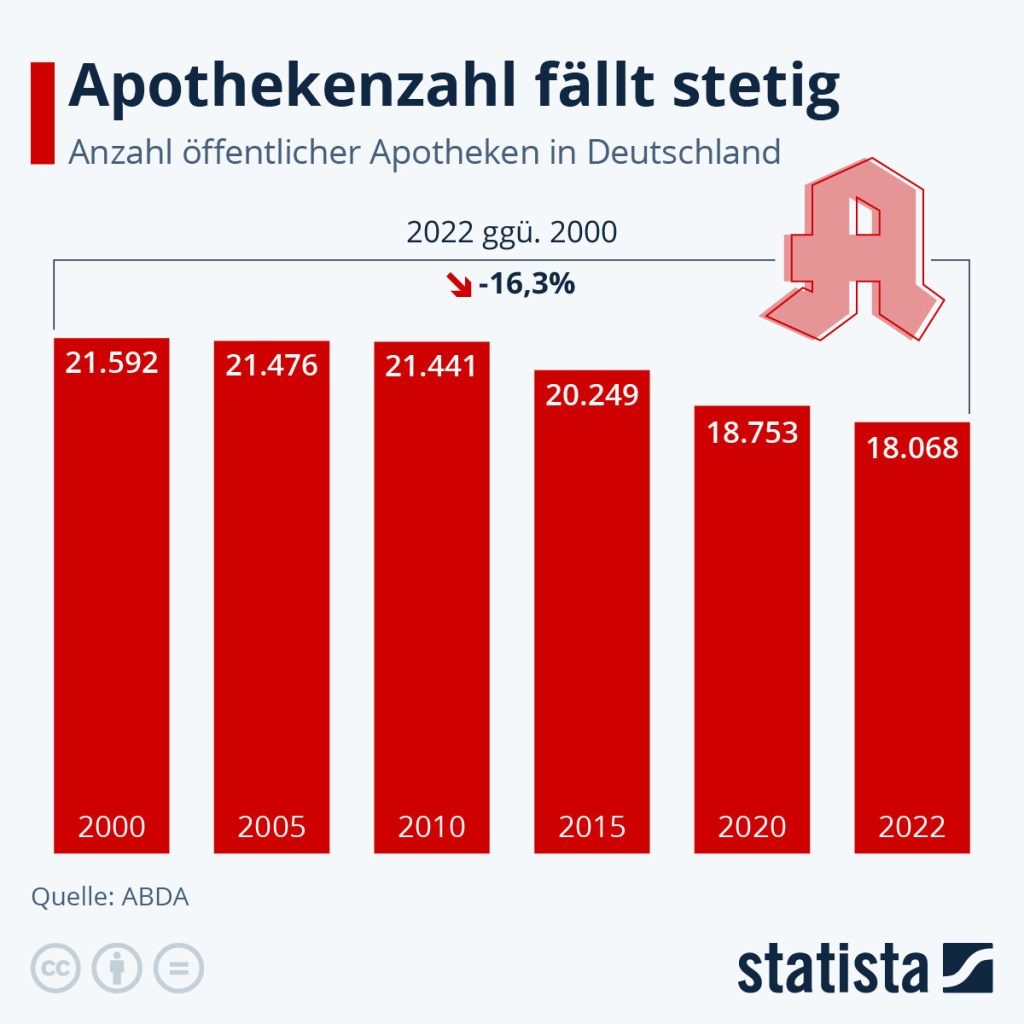
Gleichzeitig steigt der Bedarf an spezialisierter Arzneimittelversorgung. Rund 18 Prozent der Apotheken, etwa 3000 Betriebe, geben Medizinalcannabis ab. Wie viele davon über eine Versandhandelserlaubnis verfügen, ist statistisch nicht erfasst. Bekannt ist jedoch, dass sowohl große als auch kleinere Apotheken Versandlösungen nutzen, um Patientinnen und Patienten außerhalb der Ballungsräume zu erreichen. Ein pauschales Versandverbot würde daher aus Sicht der Apotheken vor allem jene treffen, die ohnehin eingeschränkten Zugang zur Versorgung haben.
Warum der Botendienst den Versand nicht ersetzt
In der politischen Diskussion wird der Apotheken-Botendienst häufig als Alternative zum Versand angeführt. Neubaur hält diese Argumentation für fachlich nicht haltbar. Der Botendienst ist rechtlich klar geregelt und Teil der Präsenzversorgung nach der Apothekenbetriebsordnung (Apothekenbetriebsordnung). Er setzt voraus, dass der Bote dem Apothekenpersonal angehört und weisungsgebunden ist.
Wirtschaftlich ist der Botendienst auf kurze Strecken ausgelegt. Regelmäßige Belieferungen über größere Entfernungen fallen nicht mehr darunter und entsprechen faktisch dem Versand. Eine Ausweitung des Botendienstes würde für Apotheken steigende Personal-, Fahrzeug- und Betriebskosten bedeuten. Für Patientinnen und Patienten wiederum entstünden lange Fahrtwege oder – im Fall immobiler Personen – der vollständige Ausschluss von der Versorgung.
Fehlende Alternativen im Gesamtsystem
Auch aus Sicht der Branchenwirtschaft drohen strukturelle Fehlentwicklungen. Dirk Heitepriem, Präsident des Branchenverbandes Cannabiswirtschaft e. V. (BvCW), sieht die Diskussion um Missbrauch als Symptom einer ungelösten Systemfrage. Neben Eigenanbau und Anbauvereinigungen fehle weiterhin eine kontrollierte, kommerzielle Struktur für nichtmedizinische Nutzung. Die ursprünglich angekündigte zweite Säule des Gesetzes sei politisch nie umgesetzt worden.
Zahlreiche Anträge für wissenschaftlich begleitete Modellprojekte bei der Bundesanstalt für Landwirtschaft und Ernährung (Bundesanstalt für Landwirtschaft und Ernährung) belegten das hohe Interesse von Kommunen, Wissenschaft und Industrie. Genehmigungen seien bislang jedoch ausgeblieben. Statt neue legale Zugänge zu schaffen, werde nun die medizinische Versorgung stärker eingeschränkt.
Telemedizin zwischen Qualität und Pauschalverdacht
Ein zentraler Punkt der Reform ist die künftige Rolle der Telemedizin. Antonia Menzel, Vorstandsvorsitzende des Bundesverbands pharmazeutischer Cannabinoidunternehmen e. V. (BPC), kritisiert, dass der aktuelle Gesetzentwurf nicht zwischen seriösen und problematischen Anbietern unterscheidet.
Missbrauch entstehe dort, wo ärztliche Konsultationen auf anonyme Fragebögen und automatisierte Prozesse reduziert würden. Seriöse telemedizinische Angebote basierten hingegen auf einer ärztlichen Anamnese, strukturierter Befunderhebung und persönlicher Konsultation, auch per Videosprechstunde. Diese Standards seien berufsrechtlich anerkannt und Teil der medizinischen Regelversorgung.

Wer besonders betroffen wäre
Nach Einschätzung des BPC profitieren insbesondere Menschen mit eingeschränkter Mobilität, chronisch Erkrankte sowie Patientinnen und Patienten in ländlichen oder unterversorgten Regionen von telemedizinischen Angeboten. Wird die Verschreibung faktisch an regelmäßige Präsenztermine gebunden, drohen neue Versorgungslücken für vulnerable Gruppen. Gleichzeitig entstünden zusätzliche Belastungen für Arztpraxen und das Gesundheitssystem.
Medizinisch gebe es keine belastbaren Hinweise darauf, dass telemedizinische Konsultationen bei geeigneter Indikation qualitativ schlechter seien als Vor-Ort-Termine. Telemedizin gilt vielmehr als politisch geförderter Bestandteil einer modernen, patientenzentrierten Gesundheitsversorgung.
Gezielte Regulierung statt pauschaler Verbote
Statt genereller Verbote sprechen sich die Verbände für differenzierte Maßnahmen aus. Dazu zählen verbindliche Qualitätsanforderungen, der Erhalt der ärztlichen Therapiehoheit, ein kontrollierter Versand durch deutsche Apotheken mit Versandhandelserlaubnis sowie eine konsequentere Durchsetzung bestehender Gesetze. Ergänzend könnten Transparenzinstrumente wie standardisierte Angaben zum Arztsitz oder Positivlisten lizenzierter Anbieter eingeführt werden.
Der rechtliche Rahmen sei bereits vorhanden. Das Defizit liege weniger in neuen Verboten als im fehlenden Vollzug geltenden Rechts.
Reform mit offenem Ausgang
Die Stellungnahmen aus Apothekenpraxis, Branchenwirtschaft und pharmazeutischer Industrie zeigen ein gemeinsames Bild. Niemand stellt die Notwendigkeit klarer Qualitätsstandards infrage. Kritisiert wird vielmehr, dass pauschale Maßnahmen funktionierende Versorgungswege schwächen könnten, ohne Missbrauch gezielt zu bekämpfen.
Ob der Gesetzgeber diese Differenzierungen in der weiteren Beratung berücksichtigt, wird die anstehende Anhörung im Bundestag zeigen. Für viele Betroffene geht es dabei nicht um Detailfragen der Regulierung, sondern um den realen Zugang zu medizinischer Versorgung.